L’imagerie des glandes salivaires s’est complètement transformée dans les deux dernières décennies. Jusque dans les années 1980, seules les radiographies standards et la sialographie étaient utilisées. Aujourd’hui, grâce aux progrès technologiques, l’échographie, la tomodensitométrie et l’imagerie par résonance magnétique permettent une nouvelle approche diagnostic.
Explorations radiologiques
Les Radiographies
Les clichés sont pris de face et de profil au niveau des glandes parotides et submandibulaires. En ce qui concerne la glande submandibulaire on prendra plus volontiers un cliché de 3/4 et non de face, ceci évitant les superpositions.
Sur ces différentes radiographies, on met en évidence des images de calcifications qui peuvent soit être des lithiases, soit des ganglions calcifiés.
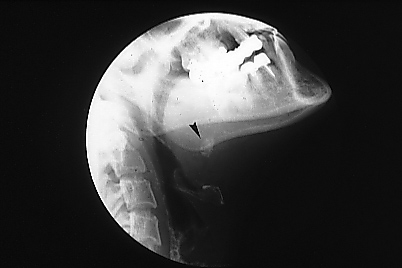
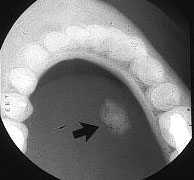
La radiographie occlusale standard
Les radiographies occlusales ne peuvent être pratiquées qu’aux niveaux des glandes submandibulaires et sublinguales. Elles consistent à mettre un cliché occlusal en bouche et irradier faiblement soit de façon orthogonale au plancher de la bouche, soit en défilant le rayon pour voir la partie antérieure de la glande submandibulaire. Le résultat obtenu est la visualisation d’image calcique se projetant dans l’aire des glandes. Le plus souvent il s’agit de calcul, mais il peut s’agir aussi de ganglion calcifié.
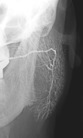
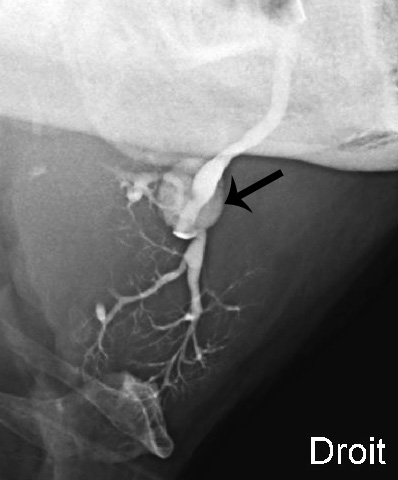
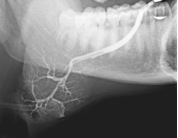
La Sialographie
Les glandes salivaires sont radio-transparentes, comme toutes les parties molles du corps. La sialographie consiste à injecter un produit de contraste dans la glande afin de la rendre opaque aux rayons X. Pour cela, on utilise des produits de contraste hydrosoluble iodés, ce qui permet de donner une bonne visualisation.
L’injection de la glande se fait à rétro par l’ostium, à l’aide d’un petit cathéter non traumatisant et dont l’extrémité est mousse afin de ne pas léser le canal. L’opacification doit se faire le plus doucement possible et ne doit en aucun cas être douloureuse. Elle peut se faire chez des enfants à partir de 4 ans. On injecte en général entre 0,5 et 1 cc. de liquide contraste.
La principale contre indication est l’allergie à l’iode, mais il faut savoir qu’une prémédication à l’aide de corticoïdes peut permettre de faire cet examen.
Indications
Le plus souvent, on utilise la sialographie dans tous les syndromes infectieux ou rétentifs. Pendant des décennies, elle a été utilisée dans les parotidites chroniques où l’injection de Lipiodol© permettait d’obtenir une bonne visualisation de la pathologie et d’excellentes rémissions. Aujourd’hui ce produit a perdu son agrément pour cet examen et l’on utilise des produits de contraste hydro-soluble. Elle n’est plus utilisée non plus dans les processus tumoraux où elle est remplacée par l’IRM.
Résultats
Classiquement, les images de types infectieuses donnent des aspects caractéristiques avec de nombreux lacs iodés au niveau de la glande parotide. L’atteinte infectieuse de la glande submandibulaire entraîne une dilatation des canaux salivaires.
L’arrêt du liquide de contraste au niveau d’un canal excréteur est le signe d’un obstacle soit qu’il s’agisse d’une lithiase, soit d’une sténose.
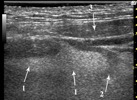
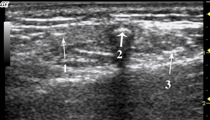
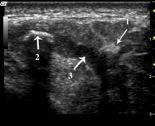
L'Echographie
L’échographie des glandes salivaires est devenu depuis une quinzaine d’années l’examen de première intention. En effet, elle permet une approche diagnostic et les progrès de la technologie en font maintenant un examen essentiel. Cet examen est atraumatique, rapide à effectuer et est donc réalisé chez les enfants avec une grande simplicité.
L’exploration est pratiquée à l’aide de sonde de hautes fréquences de 7,5 MHz ou mieux de sondes digitalisées multifréquences allant de 6 à 15 MHz. et en temps réel. Cette avancé technologique permet maintenant d’analyser toutes les structures superficielles les plus fines du cou. Si l’on considérait il y 10 ans que l’on ne pouvait voir que les ganglions pathologiques c’est à dire supérieurs à un diamètre de 1 cm., on peut parfaitement mettre en évidence maintenant des ganglions normaux de 2 à 5 mm. de diamètre.
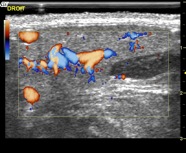
D’autre part, les dopplers couleurs, pulsés et dynamiques permettent de rechercher la vascularisation d’un processus tumorale ou ganglionnaire.
De façon générale, l’hypervascularisation d’une tumeur n’est pas systématiquement un signe de malignité.
Résultats normaux
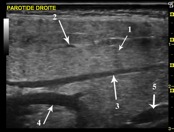
La glande parotide
La parotide est une formation allongée, homogène isoéchogène, d’environ 1 à 2 cm. d’épaisseur. Le lobe superficiel est parfaitement visible, le lobe profond peut être atteint par la face rétro mandibulaire. Le prolongement pharyngé n’est pas visible, en revanche le prolongement molaire ou antérieur se dessine parfaitement s’il existe.
Aucune formation pathologique n’est visible au sein du parenchyme. Le canal de Sténon n’est pas visible à l’état normal.
La vascularisation peut facilement être retrouvée, notamment les veines communicantes intra parotidiennes et la carotide externe.
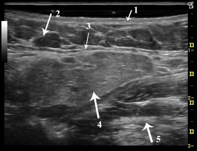
La glande submandibulaire
La glande submandibulaire est de forme triangulaire à base postérieur à sommet antérieur, elle est iso-échogène, homogène et ne présente aucune formation pathologique intra parenchymateuse. Le bassinet de la glande et les canaux ne sont visible. Le canal de Wharton peut être mis en évidence sous forme d’un fin liseré hyper-échogène.
Le Scanner
Au niveau des glandes salivaires, on utilisera la tomodensitométrie pour vérifier plus particulièrement l’extension d’un processus tumoral sur les structures osseuses. En effet, elle ne donne pas d’excellent résultat sur les glandes salivaires et en raison de la proximité des dents et surtout des obturations dentaires entraînant très souvent des artefacts rendant difficile l’interprétation. Cependant, cet examen reste très souvent utilisé, n’ayant que peu de contre indication contrairement à l’IRM.
Les reconstructions bi voire tri dimensionnelles sont faciles à exécuter sur les nouveaux matériels et peuvent donner de bons résultats.
Grâce au scanner hélicoïdaux, multibarettes la vitesse d’acquisition d’un examen est très nettement réduite, il faut compter 1 minute pour examiner une glande parotide.
Résultats
La glande parotide est globalement hypo dense par rapport au muscle, en rapport avec sa composante graisseuse.
Les tumeurs liquidiennes ou de densité tissulaire seront parfaitement visible au sein du parenchyme.
Les formations graisseuses type lipome seront parfaitement analysées par le scanner donnant des images hypo denses.